Исследование цереброспинальной жидкости (ЦСЖ ) у детей проводится для подтверждения или исключения таких патологических состояний, как кровоизлияние, воспалительные изменения оболочек и вещества головного и спинного мозга, и для определения инфекционных возбудителей. В условиях лаборатории исследуется клеточный состав ликвора, осуществляется биохимическое, бактериологическое, вирусологическое и иммунологическое исследование цереброспинальной жидкости. Состав нормального ликвора у детей очень сходен с его составом у взрослых. Некоторые особенности присущи только цереброспинальной жидкости новорождённых детей, что связано с повышенной в этом возрасте проницаемостью гематоэнцефалического барьера.
Давление ликвора оценивается с помощью манометра или визуально до начала сбора его в пробирку. Нормальное давление ЦСЖ в положении лёжа составляет у новорождённых и детей первых месяцев жизни 30—70 мм вод. ст., у детей 1—3 лет — от 50 до 100 мм вод. ст., у взрослых — 100— 180 мм вод. ст.
Ориентировочное представление о давлении ликвора можно получить по скорости его вытекания. При давлении, близком к нормальному, эта скорость составляет 40—50 капель в минуту. Повышение давления цереброспинальной жидкости может быть обусловлено повышением её секреции, нарушением путей оттока вследствие отёка мозга или повышения венозного давления. Уменьшение количества цереброспинальной жидкости и её давления чаще связано с нарушением его секреции.
Давление ликвора оценивается с помощью манометра или визуально до начала сбора его в пробирку. Нормальное давление ЦСЖ в положении лёжа составляет у новорождённых и детей первых месяцев жизни 30—70 мм вод. ст., у детей 1—3 лет — от 50 до 100 мм вод. ст., у взрослых — 100— 180 мм вод. ст.
Ориентировочное представление о давлении ликвора можно получить по скорости его вытекания. При давлении, близком к нормальному, эта скорость составляет 40—50 капель в минуту. Повышение давления цереброспинальной жидкости может быть обусловлено повышением её секреции, нарушением путей оттока вследствие отёка мозга или повышения венозного давления. Уменьшение количества цереброспинальной жидкости и её давления чаще связано с нарушением его секреции.
В последние десятилетия отмечается значительный рост числа аллергических заболеваний во всём мире. Причиной этого считают ухудшение экологической ситуации, изменение характера питания, увеличение числа используемых химических соединений. Развитие аллергических заболеваний обусловлено комплексным воздействием внешнесредовых и генетических факторов, поскольку наследуется не само заболевание, а лишь предрасположенность к выработке повышенного количества IgE в ответ на воздействие аллергенов. Ключевым звеном патогенеза аллергических заболеваний является реакция гиперчувствительности к аллергену, которая реализуется с обязательным участием иммунных механизмов. В тех случаях, когда основным механизмом развития гиперчувствительности является IgE -опосредованный тип реакции, констатируют атопию, а развившиеся при этом заболевания называются атопическими. Несколько реже встречается механизм развития аллергических заболеваний, не опосредованный IgE, а обусловленный IgG, эозинофилами, Т-клетками и др.
Большинство авторов, изучающих аллергические заболевания, отмечают определённую последовательность в возникновении клинических проявлений атопии. Эта последовательность получила название «атопич еский м а рш ».
Большинство авторов, изучающих аллергические заболевания, отмечают определённую последовательность в возникновении клинических проявлений атопии. Эта последовательность получила название «атопич еский м а рш ».
 Определение тонуса мышц у детей грудного возраста может осуществляться с помощью пробы на тракцию — лежащего на спине ребёнка берут за запястья и тянут на себя. Сначала его руки слегка разгибаются в локтевых суставах, затем разгибание прекращается, и ребёнок всем телом подтягивается к рукам. При повышенном мышечном тонусе нет первой фазы — разгибания рук, при пониженном тонусе — отсутствует вторая фаза подтягивания. Патологическая мышечная гипертония может встречаться при ДЦП, поражениях головного мозга, связанных с гипоксией или черепно-мозговой травмой, нейроинфекциях и др. Патологическая гипотония может быть ассоциирована с рахитом, гипотиреозом, гипотрофией, синдромом Дауна и другими хромосомными болезнями, миопатией и миодистрофией, спинальной травмой, поражением периферической нервной системы. При наличии асимметрии движений конечностей ребёнка следует предположить парез или вялый паралич (чаще связан с травмой). Паралич — утрата способности произвольной моторной деятельности.
Определение тонуса мышц у детей грудного возраста может осуществляться с помощью пробы на тракцию — лежащего на спине ребёнка берут за запястья и тянут на себя. Сначала его руки слегка разгибаются в локтевых суставах, затем разгибание прекращается, и ребёнок всем телом подтягивается к рукам. При повышенном мышечном тонусе нет первой фазы — разгибания рук, при пониженном тонусе — отсутствует вторая фаза подтягивания. Патологическая мышечная гипертония может встречаться при ДЦП, поражениях головного мозга, связанных с гипоксией или черепно-мозговой травмой, нейроинфекциях и др. Патологическая гипотония может быть ассоциирована с рахитом, гипотиреозом, гипотрофией, синдромом Дауна и другими хромосомными болезнями, миопатией и миодистрофией, спинальной травмой, поражением периферической нервной системы. При наличии асимметрии движений конечностей ребёнка следует предположить парез или вялый паралич (чаще связан с травмой). Паралич — утрата способности произвольной моторной деятельности.Если эта утрата носит частичный характер, говорят о парезе.
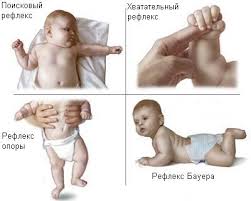 У детей первых месяцев жизни начинают обследование с выявления безусловных рефлексов, при оценке которых учитывают их симметричность, время появления и угасания, соответствие возрасту ребёнка. Ребёнок рождается с рядом врождённых безусловных рефлексов, которые подразделяются на 3 основные группы: 1 ) стойкие пожизненные автоматизмы — роговичный, конъюнктивальный, глоточный, сухожильные рефлексы конечностей; 2 ) транзиторные рудиментарные рефлексы, которые регулируются сегментами спинного мозга или стволом мозга — сосательный, поисковый, ладонно-ротовой и хватательный рефлексы, рефлекс Моро, Таланта и многие другие; 3) позотонические автоматизмы, появляющиеся после рождения и осуществляемые продолговатым и средним мозгом — регулируют мышечный тонус при разном положении тела и головы в пространстве.
У детей первых месяцев жизни начинают обследование с выявления безусловных рефлексов, при оценке которых учитывают их симметричность, время появления и угасания, соответствие возрасту ребёнка. Ребёнок рождается с рядом врождённых безусловных рефлексов, которые подразделяются на 3 основные группы: 1 ) стойкие пожизненные автоматизмы — роговичный, конъюнктивальный, глоточный, сухожильные рефлексы конечностей; 2 ) транзиторные рудиментарные рефлексы, которые регулируются сегментами спинного мозга или стволом мозга — сосательный, поисковый, ладонно-ротовой и хватательный рефлексы, рефлекс Моро, Таланта и многие другие; 3) позотонические автоматизмы, появляющиеся после рождения и осуществляемые продолговатым и средним мозгом — регулируют мышечный тонус при разном положении тела и головы в пространстве.Своевременное появление и угасание безусловных рефлексов позволяет судить о полноценности развития нервной системы ребёнка первого года жизни. Так, рефлексы 2-й группы угасают к 4—5 месяцам жизни, а рефлексы 3-й группы только начинают формироваться со 2-го месяца жизни. На базе основных безусловных рефлексов со всех анализаторов быстро формируются условные рефлексы, которые регулируются корой головного мозга.
Сбор анамнеза.
Среди причин, влияющих на формирование нервной системы, значительное место задимают неблагоприятные воздействия на плод во время его внутриутробного развития и родов, особенности течения перинатального периода, наличие травм или наследственных заболеваний в анамнезе и т. д.
Неврологическому обследованию ребёнка предшествует объективное обследование, включающее общий осмотр и изучение физического развития, выявление изменений размеров и формы черепа и т. д.
При диагностике заболеваний нервной системы важное значение имеет оценка психомоторного развития ребёнка в динамике с учётом возраста. На первом году жизни оценка НПР осуществляется ежемесячно, на втором — один раз в квартал, на третьем — каждое полугодие, а далее — ежегодно.
НПР у детей оценивается по ведущим линиям развития, включающим зрительные и слуховые ориентировочные реакции, эмоции и поведение, движения общие и действия с предметами, развитие понимаемой и активной речи, навыки и умения. Развитие по каждой линии должно соответствовать эпикризному сроку. Эпикризный срок на первом году жизни составляет один месяц, на втором — квартет, на третьем — полугодие.
Среди причин, влияющих на формирование нервной системы, значительное место задимают неблагоприятные воздействия на плод во время его внутриутробного развития и родов, особенности течения перинатального периода, наличие травм или наследственных заболеваний в анамнезе и т. д.
Неврологическому обследованию ребёнка предшествует объективное обследование, включающее общий осмотр и изучение физического развития, выявление изменений размеров и формы черепа и т. д.
При диагностике заболеваний нервной системы важное значение имеет оценка психомоторного развития ребёнка в динамике с учётом возраста. На первом году жизни оценка НПР осуществляется ежемесячно, на втором — один раз в квартал, на третьем — каждое полугодие, а далее — ежегодно.
НПР у детей оценивается по ведущим линиям развития, включающим зрительные и слуховые ориентировочные реакции, эмоции и поведение, движения общие и действия с предметами, развитие понимаемой и активной речи, навыки и умения. Развитие по каждой линии должно соответствовать эпикризному сроку. Эпикризный срок на первом году жизни составляет один месяц, на втором — квартет, на третьем — полугодие.
Острые респираторные инфекции (ОРИ) занимают первое место в структуре заболеваемости детского населения и составляют у детей до 14 лет 68—72 %, младше 4 — 76—82 %. По степени распространённости они превосходят все другие инфекционные болезни вместе взятые и остаются основными причинами госпитализации. Ежегодно каждый ребёнок дошкольного возраста переносит 4—8, а школьники — 2—4 эпизода ОРИ.
Острые респираторные инфекции характеризуются неуклонным ростом распространённости, клиническими особенностями течения. В последние десятилетия в нашей республике наметилось относительное спокойствие в отношении эпидемий ОРИ. Тем не менее в эпидемический период их переносит не менее 10 % населения, причём более половины приходится на детей.
ОРИ представляют собой полиэтиологическую группу инфекций.
Ведущее место среди этиологических факторов респираторной патологии (60—90 % ) занимают вирусы, реже хламидии, микоплазмы и бактериальная инфекция. Высокая частота заболеваний ОРИ отмечается при начале посещений или перемене дошкольных и школьных учреждений (роль коллективного иммунитета). В детских стационарах частота перекрёстной инфекции 40—80 % (теснота контакта). П ути передачи инфекции: воздушно-капельный и контакт146 ный ( через загрязнённую кожу) — при уходе за пациентами очень важен масочный режим, обработка рук, уборка помещений.
Клиническая классификация ОРИ (В. Ф. Учайкин, 2004) Клинический диагноз ОРИ требует расшифровки с указанием на органное поражение (ринит, фарингит, ларингит и т. д.).
Острые респираторные инфекции характеризуются неуклонным ростом распространённости, клиническими особенностями течения. В последние десятилетия в нашей республике наметилось относительное спокойствие в отношении эпидемий ОРИ. Тем не менее в эпидемический период их переносит не менее 10 % населения, причём более половины приходится на детей.
ОРИ представляют собой полиэтиологическую группу инфекций.
Ведущее место среди этиологических факторов респираторной патологии (60—90 % ) занимают вирусы, реже хламидии, микоплазмы и бактериальная инфекция. Высокая частота заболеваний ОРИ отмечается при начале посещений или перемене дошкольных и школьных учреждений (роль коллективного иммунитета). В детских стационарах частота перекрёстной инфекции 40—80 % (теснота контакта). П ути передачи инфекции: воздушно-капельный и контакт146 ный ( через загрязнённую кожу) — при уходе за пациентами очень важен масочный режим, обработка рук, уборка помещений.
Клиническая классификация ОРИ (В. Ф. Учайкин, 2004) Клинический диагноз ОРИ требует расшифровки с указанием на органное поражение (ринит, фарингит, ларингит и т. д.).
Задержка полового развития у мальчиков может быть следствием целого ряда самых разнообразных причин.
Наиболее полная классификация этих причин предложена A. Root. Согласно этой классификации задержка полового развития в сочетании с повышенной продукцией гонадотропных гормонов может быть вызвана врождённой анорхией, синдромом Клайнфельтера, недостаточностью тестикулярных ферментов, приобретённым орхитом (паротитным, туберкулёзным), перекрутом, травмой или хирургическим удалением яичка. Причинами гипогонадотропного гипогонадизма чаще всего являются нарушения в гипоталамусе и в ЦНС: врождённые (синдром Прадера—Вилли и др.) или приобретённые (постэнцефалитические, посттравматические, опухолевые, гранулематозные, вызванные тяжёлыми соматическими заболеваниями), а также патологические процессы в гипофизе (гипо- и аплазия, травма, опухоль, сосудистая недостаточность).
Отставание в половом развитии может быть связано с конституциональными, семейными особенностями, соматическими заболеваниями, вызывающими длительное нарушение белкового обмена или хроническую гипоксию, некоторыми острыми инфекциями (корь, паротит, краснуха), плохими социально-бытовыми условиями, психическим и физическим переутомлением, недостаточным или несбалансированным питанием.
Наиболее полная классификация этих причин предложена A. Root. Согласно этой классификации задержка полового развития в сочетании с повышенной продукцией гонадотропных гормонов может быть вызвана врождённой анорхией, синдромом Клайнфельтера, недостаточностью тестикулярных ферментов, приобретённым орхитом (паротитным, туберкулёзным), перекрутом, травмой или хирургическим удалением яичка. Причинами гипогонадотропного гипогонадизма чаще всего являются нарушения в гипоталамусе и в ЦНС: врождённые (синдром Прадера—Вилли и др.) или приобретённые (постэнцефалитические, посттравматические, опухолевые, гранулематозные, вызванные тяжёлыми соматическими заболеваниями), а также патологические процессы в гипофизе (гипо- и аплазия, травма, опухоль, сосудистая недостаточность).
Отставание в половом развитии может быть связано с конституциональными, семейными особенностями, соматическими заболеваниями, вызывающими длительное нарушение белкового обмена или хроническую гипоксию, некоторыми острыми инфекциями (корь, паротит, краснуха), плохими социально-бытовыми условиями, психическим и физическим переутомлением, недостаточным или несбалансированным питанием.
Половое и физическое развитие ребёнка — неотъемлемые процессы, которые дополняют друг друга. Для оценки полового развития используют схему оценки вторичных половых признаков по Таннеру.
Для девочек определяют 4 основных признака: наличие менструаций (Me), развитие молочных желез (Ма), оволосение на лобке (Р ) и в подмышечных впадинах (А).
Для мальчиков определяют 5 признаков: оволосение на лице (F), на лобке (Р), в подмышечных впадинах (А ), тембр голоса (V ) и рост щитовидного хряща (L). Степень развития полового признака выражается цифрой. Для оценки полового развития используются центильные таблицы. Наличие вторичных половых признаков в коридоре между 25 и 75 центилями указывает на среднее половое развитие (приложение).
Пубертатный период у мальчиков начинается на фоне нарастания концентрации андрогенов с формированием вторичных половых признаков и заканчивается сперматогенезом.
Для девочек определяют 4 основных признака: наличие менструаций (Me), развитие молочных желез (Ма), оволосение на лобке (Р ) и в подмышечных впадинах (А).
Для мальчиков определяют 5 признаков: оволосение на лице (F), на лобке (Р), в подмышечных впадинах (А ), тембр голоса (V ) и рост щитовидного хряща (L). Степень развития полового признака выражается цифрой. Для оценки полового развития используются центильные таблицы. Наличие вторичных половых признаков в коридоре между 25 и 75 центилями указывает на среднее половое развитие (приложение).
Пубертатный период у мальчиков начинается на фоне нарастания концентрации андрогенов с формированием вторичных половых признаков и заканчивается сперматогенезом.
 Противопоказания к проведению прививок делятся на временные, длительные и постоянные. Решение о временном отводе от прививок принимает участковый врач. Длительные и постоянные отводы оформляются комиссией по медотводам от прививок в детской поликлинике.
Противопоказания к проведению прививок делятся на временные, длительные и постоянные. Решение о временном отводе от прививок принимает участковый врач. Длительные и постоянные отводы оформляются комиссией по медотводам от прививок в детской поликлинике.Временные противопоказания.
1. Острые инфекционные и неинфекционные заболевания.
2. Обострения хронических заболеваний.
Медицинское обслуживание детей в школе осуществляет школьный врач и медицинская сестра.
Основные функции школьного врача и медсестры:
1. Организуют ежегодные медицинские осмотры.
2. Определяют группы здоровья с ведением индивидуального листа наблюдения, обследования и лечения.
3. Определяют медицинские группы для занятий физической культурой.
4. Проводят профилактическую иммунизацию согласно календарю прививок и ежегодную постановку реакции Манту.
5. Участвуют в профессиональной ориентации школьников.
6 . Решают вопрос об освобождении учащихся от переводных и выпускных экзаменов по медицинским показаниям.
7. Контролируют режим учебной нагрузки и отдыха учащихся.
8 . Ведут санитарно-просветительную работу по профилактике заболеваемости, здоровому образу жизни, физическому и половому воспитанию.
9. Ведут контроль за организацией питания в школе.
Питание в школе проводится по тем же принципам, что И В ДДУ.
Основные функции школьного врача и медсестры:
1. Организуют ежегодные медицинские осмотры.
2. Определяют группы здоровья с ведением индивидуального листа наблюдения, обследования и лечения.
3. Определяют медицинские группы для занятий физической культурой.
4. Проводят профилактическую иммунизацию согласно календарю прививок и ежегодную постановку реакции Манту.
5. Участвуют в профессиональной ориентации школьников.
6 . Решают вопрос об освобождении учащихся от переводных и выпускных экзаменов по медицинским показаниям.
7. Контролируют режим учебной нагрузки и отдыха учащихся.
8 . Ведут санитарно-просветительную работу по профилактике заболеваемости, здоровому образу жизни, физическому и половому воспитанию.
9. Ведут контроль за организацией питания в школе.
Питание в школе проводится по тем же принципам, что И В ДДУ.
Медицинское обслуживание детей в дошкольных детских учреждениях и школах проводится согласно основным нормативным документам, разработанным Министерством здравоохранения Республики Беларусь. Приём детей осуществляется врачом-педиатром поликлиники по территориально-участковому принципу или медицинского кабинета ДДУ. Изучается выписка из истории развития ребёнка, сведения о прививках, справка о контактах и об отсутствии инфекционных заболеваний. Ребёнок осматривается, назначаются соответствующий режим, питание, оздоровительные мероприятия.
В функции врача-педиатра совместно с медицинской сестрой входят:
1. Ежеквартальные осмотры детей.
2. Организация комплексных медицинских осмотров в 5- и 6 -летнем возрасте.
3. Ежегодное проведение общеклинических анализов.
4. Ежегодное проведение туберкулиновой диагностики.
5. Проведение санитарно-просветительной работы среди детей и родителей по профилактике заболеваемости.
В функции врача-педиатра совместно с медицинской сестрой входят:
1. Ежеквартальные осмотры детей.
2. Организация комплексных медицинских осмотров в 5- и 6 -летнем возрасте.
3. Ежегодное проведение общеклинических анализов.
4. Ежегодное проведение туберкулиновой диагностики.
5. Проведение санитарно-просветительной работы среди детей и родителей по профилактике заболеваемости.
Санитарно-просветительная работа с родителями проводится участковым врачом и медицинской сестрой как во время приёма, патронажей на дому, так и на специальных занятиях. В обязанности участковых врачей и медсестёр входит проведение бесед по вопросам воспитания здорового ребёнка и профилактики заболеваний.
Результаты беседы заносятся в историю развития ребёнка после каждого осмотра.
Эффективность санитарного просвещения возрастает при применении наглядных пособий (бюллетени, плакаты, стенды, витражи).
Большую роль в организации санитарно-просветительной работы играют кабинеты здорового ребёнка, которые организуются при каждой детской поликлинике. В кабинете здорового ребёнка работает фельдшер или медицинская сестра. Его посещают родители с детьми в специально выделенный для этих целей день. При кабинете здорового ребёнка создаётся актив родителей, которые участвуют в проведении лекций, практических занятий, пропаганде здорового образа жизни среди родителей и детей.
Результаты беседы заносятся в историю развития ребёнка после каждого осмотра.
Эффективность санитарного просвещения возрастает при применении наглядных пособий (бюллетени, плакаты, стенды, витражи).
Большую роль в организации санитарно-просветительной работы играют кабинеты здорового ребёнка, которые организуются при каждой детской поликлинике. В кабинете здорового ребёнка работает фельдшер или медицинская сестра. Его посещают родители с детьми в специально выделенный для этих целей день. При кабинете здорового ребёнка создаётся актив родителей, которые участвуют в проведении лекций, практических занятий, пропаганде здорового образа жизни среди родителей и детей.