Особенности расположения сосудов мозгового отдела:
1. основные пучки проходят в ПЖК
2. адвентиция сосудов сращена с фиброзными перемычками (при повреждении не спадаются – сильное кровотечение)
3. артерии из систем наружной и внутренней сонных артерий – множество меж- и внутрисистемных анастомозов (хорошее заживление)
4. сосудистые пучки имеют радиальное направление
Лимфоотток.
3 группы узлов:
1. впереди ушной раковины (околоушные) – от передних отделов
2. позади ушной раковины (сосцевидные) – от средних отделов
3. затылочные – от задних отделов
Далее в поверхностные и глубокие л/у шеи.
1. основные пучки проходят в ПЖК
2. адвентиция сосудов сращена с фиброзными перемычками (при повреждении не спадаются – сильное кровотечение)
3. артерии из систем наружной и внутренней сонных артерий – множество меж- и внутрисистемных анастомозов (хорошее заживление)
4. сосудистые пучки имеют радиальное направление
Лимфоотток.
3 группы узлов:
1. впереди ушной раковины (околоушные) – от передних отделов
2. позади ушной раковины (сосцевидные) – от средних отделов
3. затылочные – от задних отделов
Далее в поверхностные и глубокие л/у шеи.
Данное пространство представлено клетчаткой, окружающей глотку сзади и с боков. Состоит из двух отделов: бокового (собственно парафарингеального) и заднего ( ретрофарингеального ), отграничиваемых плотным предпозвоночно-глоточным апоневрозом. Границами бокового пространства являются следующие анатомические образования: снутри - боковая поверхность глотки с небной миндалиной и предпозвоночно-
глоточный апоневроз, сзади – поперечными отростками шейных позвонков и предпозвоночной фасцией, снаружи – внутренней крыловидной мышцей и внутренней поверхностью околоушной слюнной железы с глоточным отростком. Собственно парафарингеальное пространство подразделяется на две части: переднюю и заднюю, которые отделяются друг от друга шиловидным отростком с мышечным "анатомическим" букетом (шилоподъязычная, шилоглоточная и шилоязычная мышцы) и шило-глоточным апоневрозом. В передней части располагаются ветви восходящей небной артерии и вены. В задней части - внутренняя сонная артерия, внутренняя яремная вена, языкоглоточный, блуждающий, добавочный, подъязычный нервы и симпатический ствол.
глоточный апоневроз, сзади – поперечными отростками шейных позвонков и предпозвоночной фасцией, снаружи – внутренней крыловидной мышцей и внутренней поверхностью околоушной слюнной железы с глоточным отростком. Собственно парафарингеальное пространство подразделяется на две части: переднюю и заднюю, которые отделяются друг от друга шиловидным отростком с мышечным "анатомическим" букетом (шилоподъязычная, шилоглоточная и шилоязычная мышцы) и шило-глоточным апоневрозом. В передней части располагаются ветви восходящей небной артерии и вены. В задней части - внутренняя сонная артерия, внутренняя яремная вена, языкоглоточный, блуждающий, добавочный, подъязычный нервы и симпатический ствол.
1. Жировой комок Биша щечной области Данное клетчаточное пространство располагается между поверхностными мимическими мышцами и щечной мышцей в расщеплении уплотненной поверхностной фасции. Имеет три отростка по ходу которых устанавливаются следующие сообщения с соседними областями:
а) По ходу глазничного отростка клетчатка достигает нижней глазничной щели и сообщается с полостью глазницы.
б) Височный отросток соединяет жировой комок с подапоневротическим клетчаточным пространством височной области.
в) Крыло-небный отросток соединяет клетчаточное пространство с крыло-небной ямкой.
г). Анатомическая связь осуществляетс по ходу протока околоушной слюнной железы, который проходит через толщу жирового комка.
2. Клетчаточное пространство околоушной слюнной железы.
Клетчатка околоушной слюнной железы располагается между самой железой и ее капсулой, которая плотно связана с паренхимой и дает в толщу многочисленные отроги. Большая часть железы располагается в позадичелюстной ямке, ограниченной сверху частью височной кости с наружным слуховым проходом, снизу - шилоподъязычной мышцей с задним брюшком двубрюшной мышцы, спереди - ветвью нижней челюсти с крыловидными мышцами, сзади - сосцевидным отростком и грудинно-ключично-сосцевидной мышцей, снутри - боковой стенкой глотки с парафаренгиальным пространством.
а) По ходу глазничного отростка клетчатка достигает нижней глазничной щели и сообщается с полостью глазницы.
б) Височный отросток соединяет жировой комок с подапоневротическим клетчаточным пространством височной области.
в) Крыло-небный отросток соединяет клетчаточное пространство с крыло-небной ямкой.
г). Анатомическая связь осуществляетс по ходу протока околоушной слюнной железы, который проходит через толщу жирового комка.
2. Клетчаточное пространство околоушной слюнной железы.
Клетчатка околоушной слюнной железы располагается между самой железой и ее капсулой, которая плотно связана с паренхимой и дает в толщу многочисленные отроги. Большая часть железы располагается в позадичелюстной ямке, ограниченной сверху частью височной кости с наружным слуховым проходом, снизу - шилоподъязычной мышцей с задним брюшком двубрюшной мышцы, спереди - ветвью нижней челюсти с крыловидными мышцами, сзади - сосцевидным отростком и грудинно-ключично-сосцевидной мышцей, снутри - боковой стенкой глотки с парафаренгиальным пространством.
1. Подчелюстное клетчаточное пространство
Данное пространство представлено рыхлой жировой клетчаткой, располагающейся между подчелюстной слюнной железой и ее капсулой в пределах подчелюстного треугольника. При возникновении подчелюстной флегмоны возможны следующие осложнения:
а) Переход гноя по ходу выводного протока подчелюстной железы в клетчатку дна ротовой полости.
б) Образование пульсирующей гематомы из-за расплавления лицевой артерии.
в) Возникновение остеомиелита нижней челюсти, т.к. верхняя часть наружной поверхности железы не покрыта капсулой и прилежит к надкостнице нижней челюсти.
2. Надгрудинное межапоневротическое клетчаточное пространство
Это непарное клетчаточное пространство располагается на 2-3 см выше яремной вырезки рукоятки грудины между поверхностным и глубоким листками собственной фасции шеи. Содержит яремную венозную дугу, по ходу которой сообщается со слепыми мешками Грубера.
3. Слепые мешки Грубера
Парное клетчаточное пространство располагается между 2 и 3-й фасциями шеи позади грудинно -ключично –сосцевидных мышц. Содержит конечные отделы передних яремных вен, соединяемых яремной венозной дугой. Сообщаются с надгрудинным межапоневротическим клетчаточным пространством и полостью влагалища грудинно-ключично-сосцевидной мышцы.
Данное пространство представлено рыхлой жировой клетчаткой, располагающейся между подчелюстной слюнной железой и ее капсулой в пределах подчелюстного треугольника. При возникновении подчелюстной флегмоны возможны следующие осложнения:
а) Переход гноя по ходу выводного протока подчелюстной железы в клетчатку дна ротовой полости.
б) Образование пульсирующей гематомы из-за расплавления лицевой артерии.
в) Возникновение остеомиелита нижней челюсти, т.к. верхняя часть наружной поверхности железы не покрыта капсулой и прилежит к надкостнице нижней челюсти.
2. Надгрудинное межапоневротическое клетчаточное пространство
Это непарное клетчаточное пространство располагается на 2-3 см выше яремной вырезки рукоятки грудины между поверхностным и глубоким листками собственной фасции шеи. Содержит яремную венозную дугу, по ходу которой сообщается со слепыми мешками Грубера.
3. Слепые мешки Грубера
Парное клетчаточное пространство располагается между 2 и 3-й фасциями шеи позади грудинно -ключично –сосцевидных мышц. Содержит конечные отделы передних яремных вен, соединяемых яремной венозной дугой. Сообщаются с надгрудинным межапоневротическим клетчаточным пространством и полостью влагалища грудинно-ключично-сосцевидной мышцы.
1. Подкожно-жировая клетчатка лобно-теменно-затылочной области
Данное клетчаточное пр-во хорошо развито относительно других слоев, имеет плотную консис-тенцию и ячеистый характер стр-ния, т.к. пронизано плотными фиброзными тяжами. Содержит в себе хорошо развитую сеть кро-веносных сосудов, которые имеют радиальное направление и тесно связаны с фиброзными тяжами. Этими особенностями объясняются сильные кровоте-чения при повреждении мягких тканей свода черепа. Радиальное направление сосудов учитывается при выполнении разрезов. Нали-чие фиброзных тяжей препятствует распространению подкож-ных гнойников и гематом, к-рые обладают плотной консистенцией и отчетливыми границами.
2. Подапоневротическая клетчатка лобно-теменно-затылочной области.
Располагается м-ду мышеч-ноапоневротическим шлемом и надкостницей. Представлена слоем рыхлой жировой клетч-ки, которая обеспечивает подвиж-ность мягких тканей свода черепа и образование скальпированных ран при их повреждениях. В случае возникновения гематомы или нагноительного процесса в этом слое отмечается "тесто-ватость" или даже припухлость мягких ткааней в пределах лобпо-теменно затылочной области. Особенно отчетливо симптом припухлости выражен над лобной и затылочной мышцами. В височную область гнойные процессы не перемещаются, так как апоневротический шлем прочно фиксирован к костям черепа вдоль верхней височной линии.
Данное клетчаточное пр-во хорошо развито относительно других слоев, имеет плотную консис-тенцию и ячеистый характер стр-ния, т.к. пронизано плотными фиброзными тяжами. Содержит в себе хорошо развитую сеть кро-веносных сосудов, которые имеют радиальное направление и тесно связаны с фиброзными тяжами. Этими особенностями объясняются сильные кровоте-чения при повреждении мягких тканей свода черепа. Радиальное направление сосудов учитывается при выполнении разрезов. Нали-чие фиброзных тяжей препятствует распространению подкож-ных гнойников и гематом, к-рые обладают плотной консистенцией и отчетливыми границами.
2. Подапоневротическая клетчатка лобно-теменно-затылочной области.
Располагается м-ду мышеч-ноапоневротическим шлемом и надкостницей. Представлена слоем рыхлой жировой клетч-ки, которая обеспечивает подвиж-ность мягких тканей свода черепа и образование скальпированных ран при их повреждениях. В случае возникновения гематомы или нагноительного процесса в этом слое отмечается "тесто-ватость" или даже припухлость мягких ткааней в пределах лобпо-теменно затылочной области. Особенно отчетливо симптом припухлости выражен над лобной и затылочной мышцами. В височную область гнойные процессы не перемещаются, так как апоневротический шлем прочно фиксирован к костям черепа вдоль верхней височной линии.
Заболевания могут протекать в следующих формах: острейшей — до 4 дней, острой — около 5—14 дней, подострой — 15—40 дней и хронической, длящейся годами. Эти временные границы достаточно условны, поэтому упрощенно можно сказать, что острейшее течение — это дни, острое — недели, подострое — месяцы, хроническое — годы.
Принято выделять следующие стадии (этапы) болезни (и, соответственно, ее патогенеза):
1) начало болезни;
2) стадия собственно болезни;
3) исход болезни.
Начало болезни, или «предболезнь», характеризуется первичным воздействием болезнетворного фактора и защитными реакциями организма. При инфекционных заболеваниях в этом случае говорят об инкубационном периоде, который занимает время от внедрения в организм возбудителя до появления симптомов болезни. Для некоторых заболеваний этот период носит название «латентный» (лучевая болезнь), дореактивный (отморожения) и т. п. Длительность предболезни при некоторых заболеваниях может быть как очень короткой, так и очень длинной — недели, месяцы и даже годы (при некоторых инфекционных и опухолевых заболеваниях).
Стадия собственно болезни выражается появлением симптомов, характерных для каждого конкретного заболевания. При инфекционных заболеваниях им, как правило, предшествуют симптомы общего характера, характерные для многих заболеваний (недомогание, снижение трудоспособности, головная боль, «тянущие» боли в пояснице и суставах, невысокая температура), — так называемый продромальный период, или продрома. Исходы болезней. Различают следующие исходы болезней: а) выздоровление; б) возобновление болезни — рецидив; в) затяжное течение и переход в хроническую форму; г) смерть.
Принято выделять следующие стадии (этапы) болезни (и, соответственно, ее патогенеза):
1) начало болезни;
2) стадия собственно болезни;
3) исход болезни.
Начало болезни, или «предболезнь», характеризуется первичным воздействием болезнетворного фактора и защитными реакциями организма. При инфекционных заболеваниях в этом случае говорят об инкубационном периоде, который занимает время от внедрения в организм возбудителя до появления симптомов болезни. Для некоторых заболеваний этот период носит название «латентный» (лучевая болезнь), дореактивный (отморожения) и т. п. Длительность предболезни при некоторых заболеваниях может быть как очень короткой, так и очень длинной — недели, месяцы и даже годы (при некоторых инфекционных и опухолевых заболеваниях).
Стадия собственно болезни выражается появлением симптомов, характерных для каждого конкретного заболевания. При инфекционных заболеваниях им, как правило, предшествуют симптомы общего характера, характерные для многих заболеваний (недомогание, снижение трудоспособности, головная боль, «тянущие» боли в пояснице и суставах, невысокая температура), — так называемый продромальный период, или продрома. Исходы болезней. Различают следующие исходы болезней: а) выздоровление; б) возобновление болезни — рецидив; в) затяжное течение и переход в хроническую форму; г) смерть.
Здоровье — это состояние полного физического, психического и социального благополучия, а не только отсутствие болезней или физических дефектов (определение Всемирной организации здравоохранения).
Для здорового состояния человека характерно:
1) поддержание устойчивого равновесия организма и среды (имеется в виду динамическая приспособляемость организма к постоянно меняющимся внешним и внутренним условиям существования);
2) сохранение целостности организма человека;
3) сохранение трудоспособности.
Болезнь — это особый вид страдания, вызванный поражением организма, отдельных его систем различными повреждающими факторами, характеризующийся нарушением системы регуляции и адаптации и снижением трудоспособности (определение Всемирной организации здравоохранения).
Критерии болезни. Внешние признаки болезни, или симптомы, складываются из жалоб больного, а также результата его объективного обследования, важной составляющей которого является широкий комплекс лабораторных и инструментальных методов (жалобы больного нередко имеют отпечаток субъективного восприятия и оценки пациентом различных проявлений болезни).
Для здорового состояния человека характерно:
1) поддержание устойчивого равновесия организма и среды (имеется в виду динамическая приспособляемость организма к постоянно меняющимся внешним и внутренним условиям существования);
2) сохранение целостности организма человека;
3) сохранение трудоспособности.
Болезнь — это особый вид страдания, вызванный поражением организма, отдельных его систем различными повреждающими факторами, характеризующийся нарушением системы регуляции и адаптации и снижением трудоспособности (определение Всемирной организации здравоохранения).
Критерии болезни. Внешние признаки болезни, или симптомы, складываются из жалоб больного, а также результата его объективного обследования, важной составляющей которого является широкий комплекс лабораторных и инструментальных методов (жалобы больного нередко имеют отпечаток субъективного восприятия и оценки пациентом различных проявлений болезни).
Патология — это наука, которая изучает закономерности возникновения, развития и исхода болезней. Предметом ее исследования является больной организм. Патология является, по существу, продуктом синтеза двух наук — патологической анатомии и патологической физиологии (патологическая анатомия изучает морфологические проявления болезней, а патологическая физиология — механизмы их развития).
Основными разделами патологии являются общая и частная патология. Общая патология изучает типовые патологические процессы, лежащие в основе болезней (дистрофии, некроз, атрофию, воспаление, расстройства кровообращения, лихорадку, гипоксию, компенсаторно-приспособительные реакции, шок, стресс, опухоли и т. д.), а частная патология — механизмы и морфологические проявления конкретных болезней Патология позволяет раскрыть сущность болезни, выявить ее функциональные и структурные проявления, объяснить внешние ее проявления, указать направление профилактики и лечения болезней. Патология является теоретической основой клинической медицины, ключом научного подхода к лечению больных.
Для познания и объяснения сущности патологических процессов и болезней патология использует данные клинического обследования, морфологического изучения прижизненно взятых участков тканей больного органа, результаты исследования трупов (этим занимается патологическая анатомия), а также факты, полученные в эксперименте при моделировании болезней на животных, что является методологической основой патологической физиологии. Изучение патологических процессов и болезней проводится на уровне молекул, субклеточном (на уровне клеточных органелл) и клеточном уровне, а также на уровне органа и организма в целом. Выявление ряда важных для медицины общебиологических закономерностей позволяет правильно понять болезнь, оценить состояние больного и проводить целенаправленное лечение. Перед изучением конкретных вопросов основ патологии необходимо дать определение некоторым общим понятиям, таким как здоровье и болезнь, патологическая реакция, патологический процесс и патологическое состояние, этиология и патогенез и т. д.
Основными разделами патологии являются общая и частная патология. Общая патология изучает типовые патологические процессы, лежащие в основе болезней (дистрофии, некроз, атрофию, воспаление, расстройства кровообращения, лихорадку, гипоксию, компенсаторно-приспособительные реакции, шок, стресс, опухоли и т. д.), а частная патология — механизмы и морфологические проявления конкретных болезней Патология позволяет раскрыть сущность болезни, выявить ее функциональные и структурные проявления, объяснить внешние ее проявления, указать направление профилактики и лечения болезней. Патология является теоретической основой клинической медицины, ключом научного подхода к лечению больных.
Для познания и объяснения сущности патологических процессов и болезней патология использует данные клинического обследования, морфологического изучения прижизненно взятых участков тканей больного органа, результаты исследования трупов (этим занимается патологическая анатомия), а также факты, полученные в эксперименте при моделировании болезней на животных, что является методологической основой патологической физиологии. Изучение патологических процессов и болезней проводится на уровне молекул, субклеточном (на уровне клеточных органелл) и клеточном уровне, а также на уровне органа и организма в целом. Выявление ряда важных для медицины общебиологических закономерностей позволяет правильно понять болезнь, оценить состояние больного и проводить целенаправленное лечение. Перед изучением конкретных вопросов основ патологии необходимо дать определение некоторым общим понятиям, таким как здоровье и болезнь, патологическая реакция, патологический процесс и патологическое состояние, этиология и патогенез и т. д.
Цирроз печени является исходом хронического гепатита. Так, в среднем, после заражения вирусом гепатита С цирроз печени развивается через 30 лет. При этом, если инфицирование произошло у женщины до 40 лет, то цирроз развивается через 42 года, а если у мужчины после 40 лет, то через 13 лет.
Классификация по этиологическим, морфологическим критериям представлена на слайде. По степени выраженности печеночной недостаточности цирроз делится на компенсированный, субкомпенсированный и декомпенсированный.
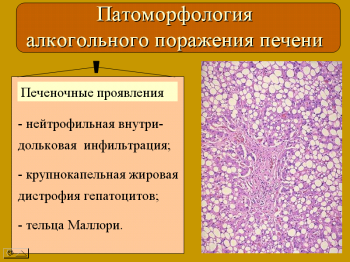
Классическими морфологическими проявлениями алкогольного поражения печени считаются сумма следующих трех признаков: нейтрофильная инфильтрация ткани печени, крупнокапельная жировая дистрофия гепатоцитов и тельца Маллори. Однако, последние исследования показывают, что тельца Маллори связаны с вирусной инфекцией в гепатоцитах, нейтрофильная инфильтрация – с их повреждением, а жировая дистрофия гепатоцитов исчезает через 2 недели после отмены алкоголя. Наблюдения из практики показывают, что индуцировать алкогольный цирроз у человека с обычной ферментной системой можно только при употреблении им массивных доз алкоголя в течение длительного времени (в мировой литературе описан случай развития цирроза печени при ежедневном употреблении бутылки водки в течение 21 года). Таким образом, как правило, изменения в печени у лиц, употребляющих алкоголь развиваются вследствие наличия у них вирусного поражения органа и, соответственно, надо исключать это поражение.
Вирусные гепатиты вызываются группой различных вирусов, общим для которых является тропность к ткани печени. В настоящее время известны вирусы гепатитов A, B, C, D, E, F, G. Они делятся на ДНК и РНК вирусы. К первой группе относятся вирусы гепатитов B и F, ко второй – A, C, D, E, G. Особенностями этих групп вирусов является то, что ДНК-вирусы индуцируют непрямой (иммуноопосредованный) цитолиз гепатоцитов, а РНК-вирусы – как прямой, так и непрямой цитолиз.
Следующие деление вирусных гепатитов зависит от способа инфицирования: перорального или парентерального. К первой группе относятся A, E, F вирусы, ко второй – B, C, D, G. Выделение этих групп представляет интерес не только для эпидемиологов, но и для клиницистов. Вирусы, инфицирование которых происходит перорально, вызывают только острый гепатит, для второй же группы вирусов характерно хроническое течение воспалительного процесса.
Так, вирусный гепатит В переходит в хронический в 5-10 % случаев, а вирусный гепатит С – в 80 % случаев.
В настоящее время для определения активности патологического процесса в печени используется модифицированная полуколичественная шкала ее оценки, предложенная R. G. Knodell в 1981 году. В ней учитывается наличие и степень выраженности перипортальных (мостовидных) некрозов (до 10 баллов), внутридольковых некрозов (до 4 баллов), воспалительной инфильтрации портальных трактов (до 4 баллов). Полученные баллы суммируются.
1-3 балла – минимальная активность,
4-8 – слабо выраженная,
9-12 – умеренная,
13-18 – выраженная.
Данный принцип оценки активности патологического процесса в печени лежит в основе и других шкал (METAVIR).
1-3 балла – минимальная активность,
4-8 – слабо выраженная,
9-12 – умеренная,
13-18 – выраженная.
Данный принцип оценки активности патологического процесса в печени лежит в основе и других шкал (METAVIR).