Паращитовидные (околощитовидные) железы имеются у всех позвоночных, кроме круглоротых. У рыб гомологом этих желез служит ультимобранхиальная железа, расположенная между вентральной стенкой пищевода и венозным синусом. Она представляет собой эпителиальное утолщение, развивающееся из стенки глотки позади последней пары жаберных щелей. У остальных позвоночных паращитовидные железы возникают в ходе эмбриогенеза из утолщений эпителия третьей и четвертой пары жаберных карманов. Вскоре после этого происходит отделение закладки паращитовидных желез от места своего возникновения и миграция их в область шеи. Здесь они оказываются более или менее тесно связанными в своем расположении со щитовидной железой, а в ряде случаев – погружаются в последнюю. Чаще всего закладывается четыре паращитовидных железы. У амфибий их бывает2 – 3, у птиц и некоторых млекопитающих (крыс, мышей, свиней) развивается только одна пара желез. В 20% случаев наблюдается ассиметрия и атипичное расположение этих желез. Они могут располагаться в паренхиме щитовидной железы, но и в глубокой клетчатке шеи, в средостении и в вилочковой железе. Около них могут встречаться иногда добавочные участки паренхимы паращитовидных желез.
У человека, как правило, имеется 4 околощитовидные железы (рис 30).
Обычно верхняя пара желез лежит на уровне перстневидного хряща, а нижняя – у нижнего полюса боковых долей щитовидной железы. Могут находиться также вокруг трахеи или проникать глубоко внутрь щитовидной железы. Это приходится учитывать при резекции тканей щитовидной железы.
[/center]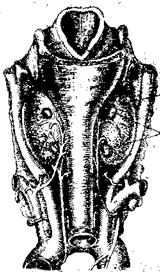
Рис 32. Микроскопическое строение паращитовидной железы (сагиттальный срез):6- фолликулы щитовидной железы; 7-паращитовидная железа; 8-оксифильные (ацидофильные) клетки; 9-главные клетки; 10-капилляры; 11-капсула.
Паренхиму желез составляют так называемые главные клетки – паратироциты с базофильной цитоплпзмой. Начиная с 6-7-летнего возраста в железах появляются оксифильные паратироциты. У детей старше 10 лет количество этих клеток увеличивается и появляются и появляются небольшие участки коллоидоподобных масс в местах расположения оксифильных клеток. После 11-13 лет в паренхиме появляются жировая ткань, а в последующие годы структура паращитовидных желез меняется незначительно. Основные направления этих изменений огрубление стороны железы, развитие жировой ткани, уменьшение железистой ткани. Считают, что главные и оксифильные клетки не являются самостоятельными разновидностями паратироцитов, а лишь возрастными или функциональными состояниями одних и тех же клеток.
Функции околощитовидных желез заключается в синтезе и выделении в кровь гормона паратиреокрина (паратгормон, паратирин). Паратиреокрин вместе с такими гормонами щитовидной железы, как кальцитонин и катакальцин, а также витамин Д, регулирует обмен кальция и фосфатов. На гормонообразующую функцию околощитовидных желез не оказывают влияния гипофизарные гормоны. Они по принципу обратной связи быстро реагируют на колебания уровня кальция в крови: активирует секрецию гормона при гипокальциемии и снижает секреторную активность при гиперкальциемии.
Паратиреокрин совместно с тирокальцитонином, витамином Д и эстрогенами (женские половые гормоны) обеспечивают регуляцию сывороточной концентрации кальция и фосфатов.
Ионы кальция играют важную роль в регуляции возбудимости мышечной и нервной тканей, а также в минерализации костей и зубов. Фосфаты входят в состав АТФ - универсального источника энергии, необходимой для всех метаболических процессов, протекающих в организме. Кроме того, фосфаты являются важным буфером внутриклеточной жидкости и необходимые для почечной экскреции иона водорода.
Будучи регулятором уровня кальция, паратиреокрин увеличивает его содержание в крови за счет вымывания из костей и усиливая канальцевую реабсорбцию в почках. Помимо этого, он стимулирует выработку кальцитриола (витамина Д3), который стимулирует всасывание кальция и фосфатов в кишечнике.
Гормон щитовидной железы кальцитонин оказывает противоположное действие, он подавляет экскрецию кальция в почках.
Основным механизмом поддержания баланса между поступлением и выведением фосфатов является регуляция паратиреокрином реабсорбции их в почечных канальцах, в которых она достигает 90% от всей фильтрующейся массы фосфатов.
Высокий уровень паратиреокрина ингибирует реабсорбцию последних, а нижний уровень – стимулирует.
Любое состояние, сочетающееся с повышением уровня паратирокрина, может вызвать потерю фосфатов почками. Любое состояние, сочетающееся с недостаточностью паращитовидных желез, будет характеризоваться гиперфосфатемией.
Нарушения обмена кальция и фосфатов может быть и следствием отсутствия или недостаточности рецепторов паратиреокриного гормона в клетках – мишенях (костная ткань, почки).
При снижении функциональной активности паращитовидных желез (гипопаратиреоз), пораженных каким – либо болезнетворным процессом развивается тетания – приступы судорог, захватывающих определенные группы мышц на обеих сторонах тела. Реже судороги распространяются на всю мускулатуру. В легких случаях у больных наблюдается только ощущение «ползанья мурашек» или чувство холода, не обусловленное внешнем раздражением.
У детей 1-2 – м году жизни тетания проявляется в особой форме заболевания, называемой спазмофилией. При этом наряду с приступами судорог конечностей может развиваться спазм мышц гортани и, если не принять срочных мер, ребенок может погибнуть от удушения.
Лечение при этих расстройствах функций паращитовидных желез заключается в назначении гормона паратиреокрина. Одновременно назначается препарат кальция, а детей успешно лечат препаратами витамина Д2.
Повышение функций околощитовидных желез наблюдается при их гиперплазии и опухолях. При этом развивается заболевание называемое фиброзной остеодистрофией (болезнь Реклингаузена). Избыток паратиреокрина вызывает декальцинацию костей. Они становятся мягкими, в них образуются кисты, корковый слой истончается и кости становятся хрупкими. Наблюдается частые переломы, а в местах сращения переломов образуются утолщения. Кости деформируются. Костный мозг при этом часто замещается фиброзной соединительной тканью. Одновременно поражаются почки; выделяется большое количество мочи, содержащей много солей кальция и фосфатов. Эти соли могут образовывать почечные камни и откладываться в почечной паренхиме, что влечет за собой снижение выделительной функции почек и может привести к смерти от урелии. Соли кальция откладываются также и в печени, легких, сердце, стенках артерий среднего калибра.
Лечение гиперпаратиреоза состоит в оперативном удалении гиперплазированных или пораженных опухолью околощитовидных желез.
У человека, как правило, имеется 4 околощитовидные железы (рис 30).
Обычно верхняя пара желез лежит на уровне перстневидного хряща, а нижняя – у нижнего полюса боковых долей щитовидной железы. Могут находиться также вокруг трахеи или проникать глубоко внутрь щитовидной железы. Это приходится учитывать при резекции тканей щитовидной железы.
[/center]

Рис. 31 Расположение околощитовидных желез на задней поверхности щитовидной железы человека
У человека паращитовидные железы возникают на 5-6-й неделе внутриутробного развития из энтодермального эпителия третьего и четвертого жаберных карманов в виде компактных эпителиальных «почек». На 7-8 недели последние отшнуровываются от участка своего возникновения и присоединяются к задней поверхности боковых долей щитовидной железы. По мере увеличения размеров закладок паращитовидных желез в них врастает вместе с капиллярами окружающая мезенхима, и разделяют компактную эпителиальную массу на небольшие поля и балки, анастамозирующие между собой. Из мезенхимы образуется и соединительнотканная капсула железы. К моменту рождения околощитовидные железы представляют собой компактные образования, состоящие из хорошо отграниченных друг о друга эпителиальных клеток, лежащих группами и окруженных густой сетью капилляров с тонкими прослойками соединительной ткани (рис. 32).
[center]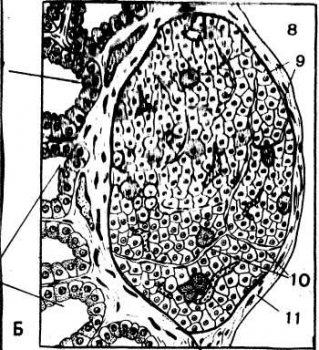
У человека паращитовидные железы возникают на 5-6-й неделе внутриутробного развития из энтодермального эпителия третьего и четвертого жаберных карманов в виде компактных эпителиальных «почек». На 7-8 недели последние отшнуровываются от участка своего возникновения и присоединяются к задней поверхности боковых долей щитовидной железы. По мере увеличения размеров закладок паращитовидных желез в них врастает вместе с капиллярами окружающая мезенхима, и разделяют компактную эпителиальную массу на небольшие поля и балки, анастамозирующие между собой. Из мезенхимы образуется и соединительнотканная капсула железы. К моменту рождения околощитовидные железы представляют собой компактные образования, состоящие из хорошо отграниченных друг о друга эпителиальных клеток, лежащих группами и окруженных густой сетью капилляров с тонкими прослойками соединительной ткани (рис. 32).
[center]

Рис 32. Микроскопическое строение паращитовидной железы (сагиттальный срез):6- фолликулы щитовидной железы; 7-паращитовидная железа; 8-оксифильные (ацидофильные) клетки; 9-главные клетки; 10-капилляры; 11-капсула.
Паренхиму желез составляют так называемые главные клетки – паратироциты с базофильной цитоплпзмой. Начиная с 6-7-летнего возраста в железах появляются оксифильные паратироциты. У детей старше 10 лет количество этих клеток увеличивается и появляются и появляются небольшие участки коллоидоподобных масс в местах расположения оксифильных клеток. После 11-13 лет в паренхиме появляются жировая ткань, а в последующие годы структура паращитовидных желез меняется незначительно. Основные направления этих изменений огрубление стороны железы, развитие жировой ткани, уменьшение железистой ткани. Считают, что главные и оксифильные клетки не являются самостоятельными разновидностями паратироцитов, а лишь возрастными или функциональными состояниями одних и тех же клеток.
Функции околощитовидных желез заключается в синтезе и выделении в кровь гормона паратиреокрина (паратгормон, паратирин). Паратиреокрин вместе с такими гормонами щитовидной железы, как кальцитонин и катакальцин, а также витамин Д, регулирует обмен кальция и фосфатов. На гормонообразующую функцию околощитовидных желез не оказывают влияния гипофизарные гормоны. Они по принципу обратной связи быстро реагируют на колебания уровня кальция в крови: активирует секрецию гормона при гипокальциемии и снижает секреторную активность при гиперкальциемии.
Паратиреокрин совместно с тирокальцитонином, витамином Д и эстрогенами (женские половые гормоны) обеспечивают регуляцию сывороточной концентрации кальция и фосфатов.
Ионы кальция играют важную роль в регуляции возбудимости мышечной и нервной тканей, а также в минерализации костей и зубов. Фосфаты входят в состав АТФ - универсального источника энергии, необходимой для всех метаболических процессов, протекающих в организме. Кроме того, фосфаты являются важным буфером внутриклеточной жидкости и необходимые для почечной экскреции иона водорода.
Будучи регулятором уровня кальция, паратиреокрин увеличивает его содержание в крови за счет вымывания из костей и усиливая канальцевую реабсорбцию в почках. Помимо этого, он стимулирует выработку кальцитриола (витамина Д3), который стимулирует всасывание кальция и фосфатов в кишечнике.
Гормон щитовидной железы кальцитонин оказывает противоположное действие, он подавляет экскрецию кальция в почках.
Основным механизмом поддержания баланса между поступлением и выведением фосфатов является регуляция паратиреокрином реабсорбции их в почечных канальцах, в которых она достигает 90% от всей фильтрующейся массы фосфатов.
Высокий уровень паратиреокрина ингибирует реабсорбцию последних, а нижний уровень – стимулирует.
Любое состояние, сочетающееся с повышением уровня паратирокрина, может вызвать потерю фосфатов почками. Любое состояние, сочетающееся с недостаточностью паращитовидных желез, будет характеризоваться гиперфосфатемией.
Нарушения обмена кальция и фосфатов может быть и следствием отсутствия или недостаточности рецепторов паратиреокриного гормона в клетках – мишенях (костная ткань, почки).
При снижении функциональной активности паращитовидных желез (гипопаратиреоз), пораженных каким – либо болезнетворным процессом развивается тетания – приступы судорог, захватывающих определенные группы мышц на обеих сторонах тела. Реже судороги распространяются на всю мускулатуру. В легких случаях у больных наблюдается только ощущение «ползанья мурашек» или чувство холода, не обусловленное внешнем раздражением.
У детей 1-2 – м году жизни тетания проявляется в особой форме заболевания, называемой спазмофилией. При этом наряду с приступами судорог конечностей может развиваться спазм мышц гортани и, если не принять срочных мер, ребенок может погибнуть от удушения.
Лечение при этих расстройствах функций паращитовидных желез заключается в назначении гормона паратиреокрина. Одновременно назначается препарат кальция, а детей успешно лечат препаратами витамина Д2.
Повышение функций околощитовидных желез наблюдается при их гиперплазии и опухолях. При этом развивается заболевание называемое фиброзной остеодистрофией (болезнь Реклингаузена). Избыток паратиреокрина вызывает декальцинацию костей. Они становятся мягкими, в них образуются кисты, корковый слой истончается и кости становятся хрупкими. Наблюдается частые переломы, а в местах сращения переломов образуются утолщения. Кости деформируются. Костный мозг при этом часто замещается фиброзной соединительной тканью. Одновременно поражаются почки; выделяется большое количество мочи, содержащей много солей кальция и фосфатов. Эти соли могут образовывать почечные камни и откладываться в почечной паренхиме, что влечет за собой снижение выделительной функции почек и может привести к смерти от урелии. Соли кальция откладываются также и в печени, легких, сердце, стенках артерий среднего калибра.
Лечение гиперпаратиреоза состоит в оперативном удалении гиперплазированных или пораженных опухолью околощитовидных желез.
Авторское право на материал
Копирование материалов допускается только с указанием активной ссылки на статью!
Информация
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.
Похожие статьи